Скрининг при беременности в Пятигорске
Делала скрининг при беременности в Пятигорске в этой клинике. Так мило все показали и рассказали.
Осталась очень довольна...
Из отзывов

|

|
|

|
|
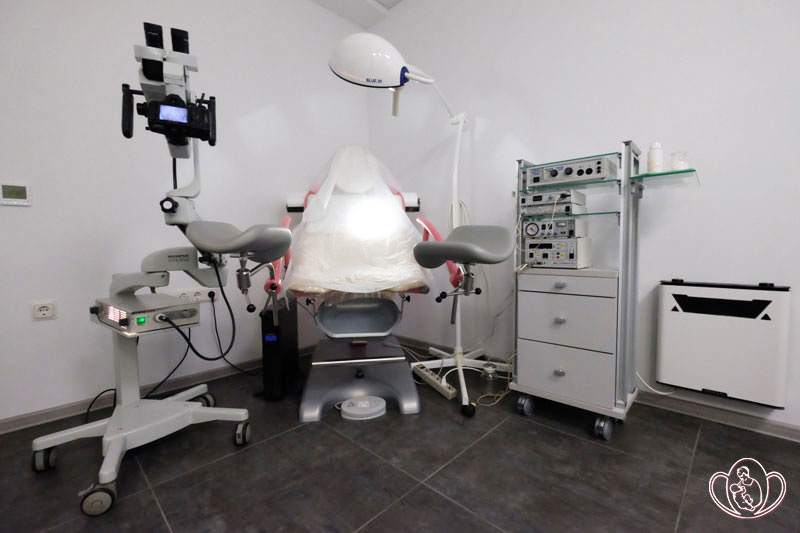
Скрининг при беременности в Пятигорске проводится в сроки 11-12, 16-20 недель беременности.
![]() В 30-32 недели беременности мы проводим УЗИ плода, как это всегда было со времен СССР.
В 30-32 недели беременности мы проводим УЗИ плода, как это всегда было со времен СССР.
![]() Скрининг при беременности включает в себя проведение УЗИ скрининга и биохимического исследования крови.
Скрининг при беременности включает в себя проведение УЗИ скрининга и биохимического исследования крови.
![]() Скрининг при беременности в Пятигорске в полном объеме можно сделать в нашей Клинике.
Скрининг при беременности в Пятигорске в полном объеме можно сделать в нашей Клинике.

|
|

|

|

|
Скрининг при беременности в Пятигорске по предварительной записи по многоканальному телефону 8 (800) 500-52-74 (звонок по России бесплатный), или +7 (928) 022-05-32 (для зарубежных звонков).
Задать ВОПРОС ОНЛАЙН о скрининге при беременности в Пятигорске можно по адресу info@kurortklinika.ru
ЗАПИШИТЕСЬ ОНЛАЙН на скрининг при беременности в Пятигорске здесь
ЗАПИСЬ на скрининг при беременности в Пятигорске по телефону +7 (928) 022-05-32
![]() Нами наработан БОЛЬШОЙ ОПЫТ ведения беременности на фоне ВМС, беременности с тромбофилией, антифосфолипидным синдромом (АФС), системной красной волчанкой (СКВ), миомой матки, поликистозом яичников, ливедо, у женщин с невынашиванием беременности, замиранием беременности, привычным невынашиванием беременности, у женщин с опущением матки, двурогой маткой, седловидной маткой и другими пороками развития половых органов, у юных и возрастных беременных (после 38 лет).
Нами наработан БОЛЬШОЙ ОПЫТ ведения беременности на фоне ВМС, беременности с тромбофилией, антифосфолипидным синдромом (АФС), системной красной волчанкой (СКВ), миомой матки, поликистозом яичников, ливедо, у женщин с невынашиванием беременности, замиранием беременности, привычным невынашиванием беременности, у женщин с опущением матки, двурогой маткой, седловидной маткой и другими пороками развития половых органов, у юных и возрастных беременных (после 38 лет).
![]() Ведение беременности после ЭКО, ИКСИ, после ИСКУССТВЕННОЙ ИНСЕМИНАЦИИ в Курортной клинике женского здоровья осуществляется опытными и добрыми акушерами-гинекологами с учетом перенесенных оперативных вмешательств и возрастных особенностей.
Ведение беременности после ЭКО, ИКСИ, после ИСКУССТВЕННОЙ ИНСЕМИНАЦИИ в Курортной клинике женского здоровья осуществляется опытными и добрыми акушерами-гинекологами с учетом перенесенных оперативных вмешательств и возрастных особенностей.
![]() Нами наработан большой успешный ОПЫТ ведения МНОГОПЛОДНОЙ БЕРЕМЕННОСТИ двойней, тройней, четвернёй.
Нами наработан большой успешный ОПЫТ ведения МНОГОПЛОДНОЙ БЕРЕМЕННОСТИ двойней, тройней, четвернёй.
|
|
|
|
|
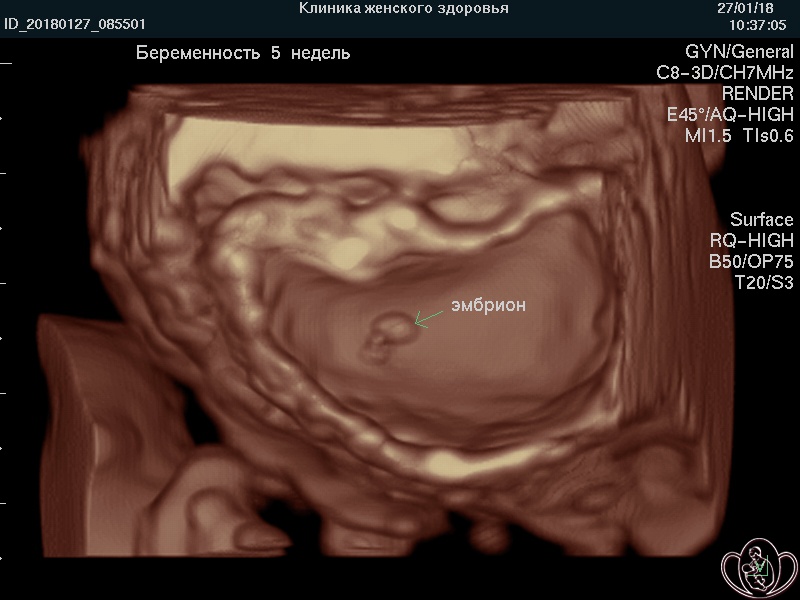
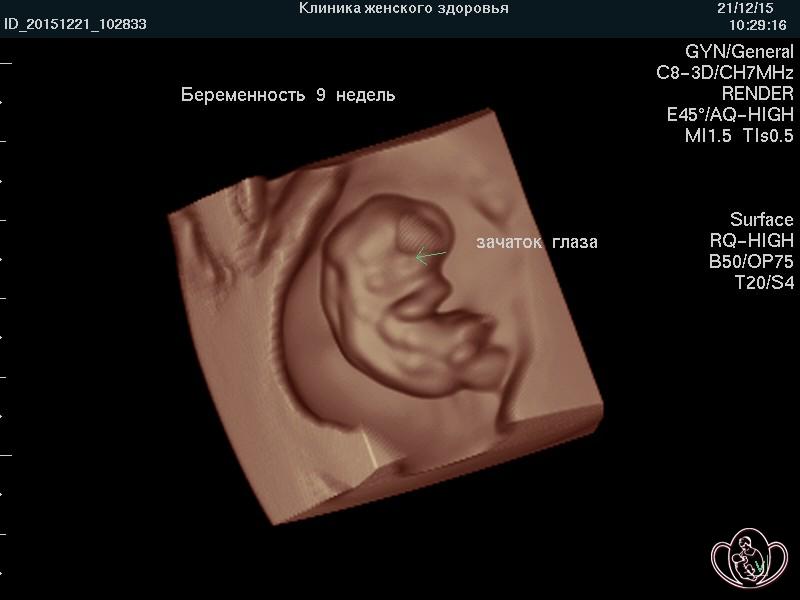
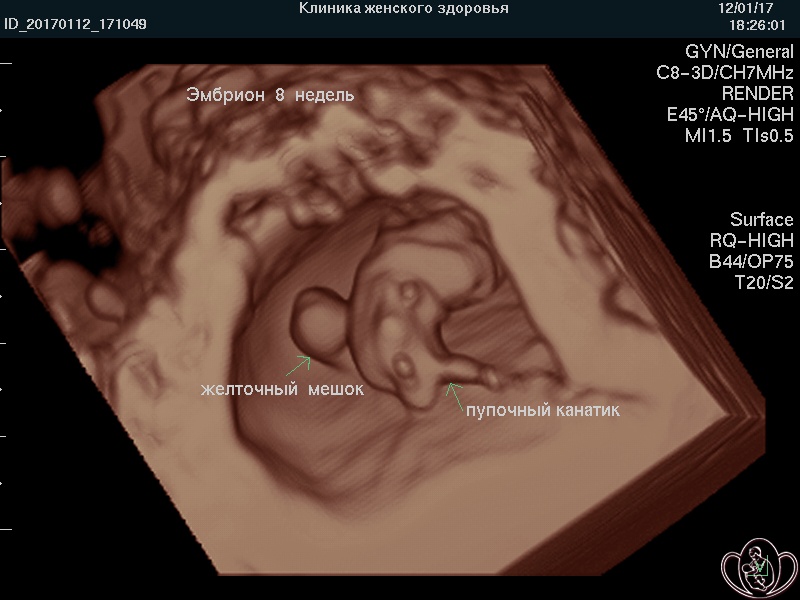
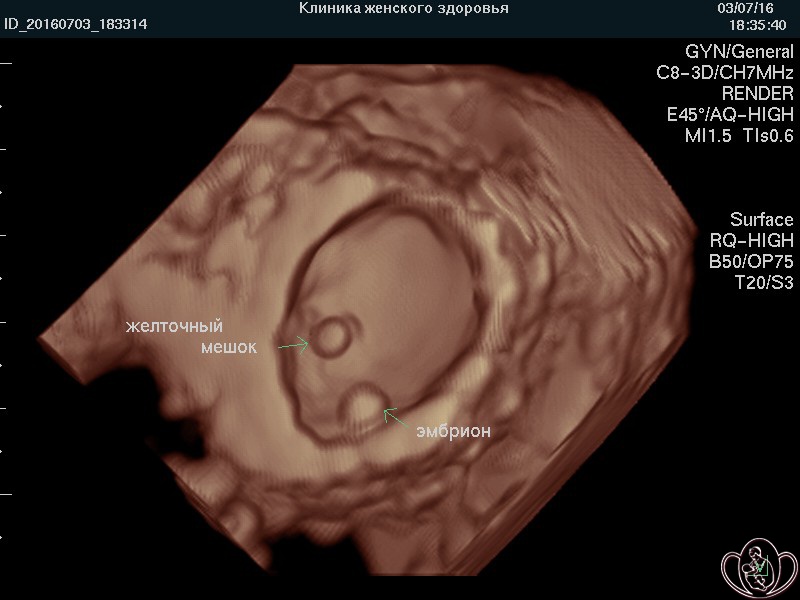
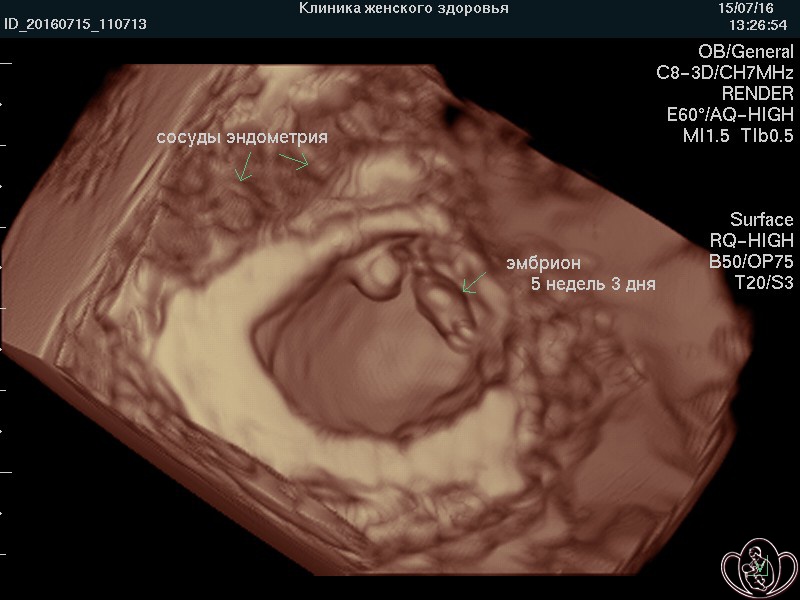
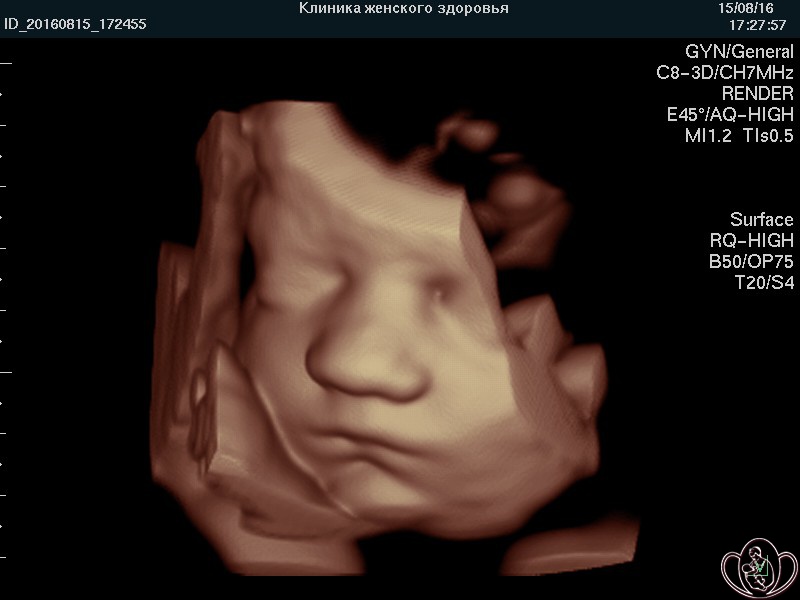
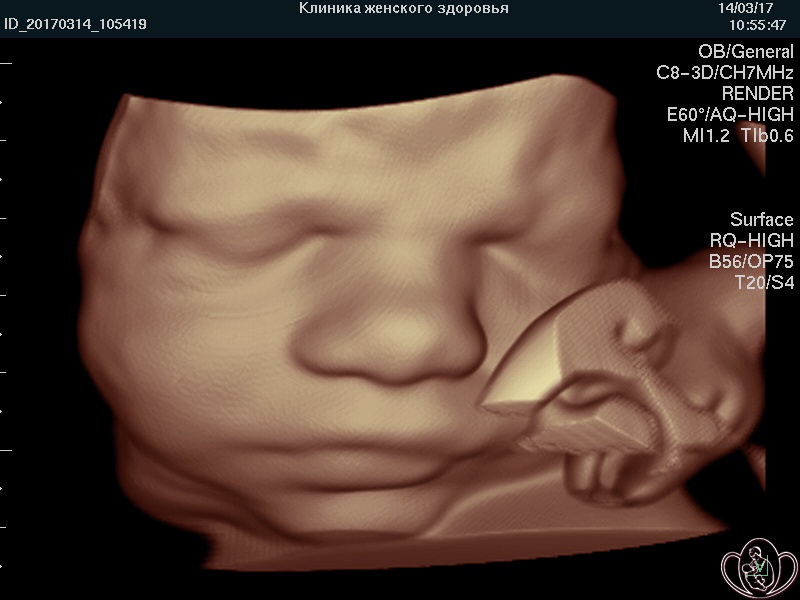
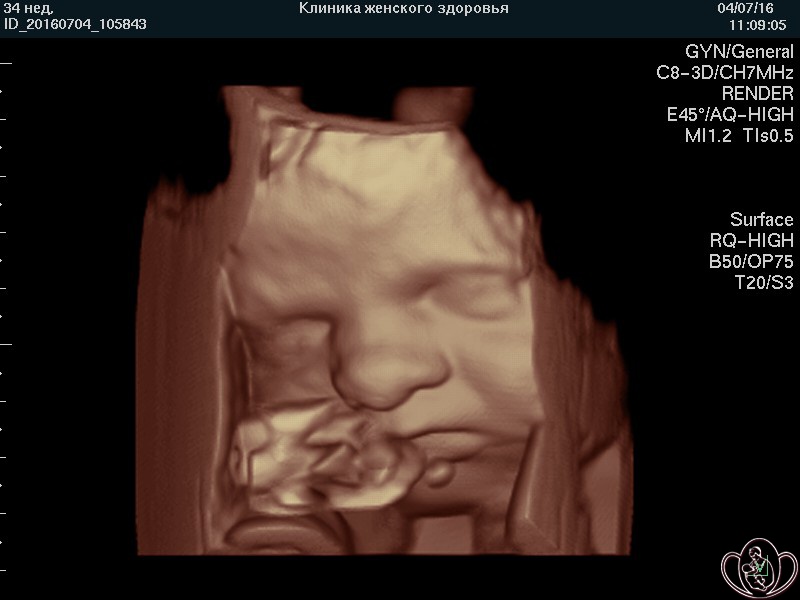
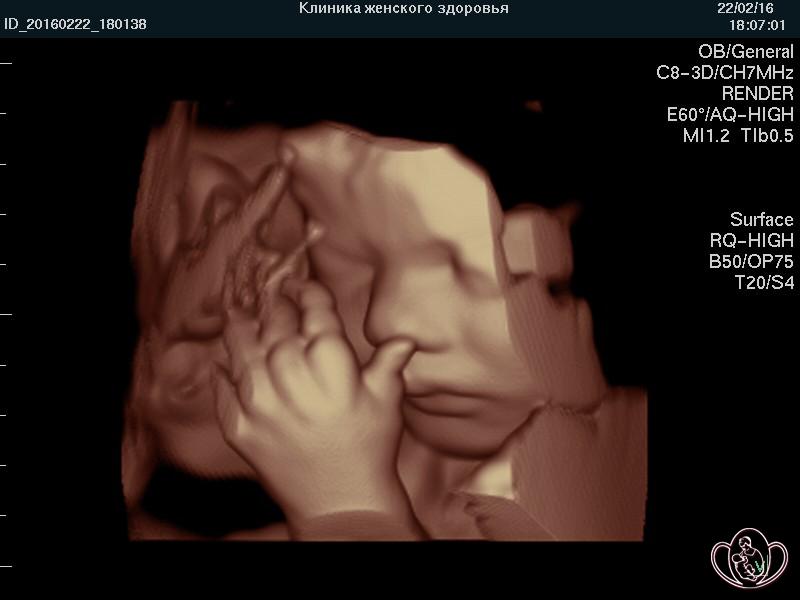
![]() УЗИ скрининг при беременности (УЗИ плода) в нашей Профильной клинике проводят на аппаратах экспертного класса, что предоставляет возможность изучения внутренних органов, поверхностных структур и лица плода дополнительно в режимах 3D/4D (объемного изображения) с записью на диск и/или флеш-карту (USB-накопитель).
УЗИ скрининг при беременности (УЗИ плода) в нашей Профильной клинике проводят на аппаратах экспертного класса, что предоставляет возможность изучения внутренних органов, поверхностных структур и лица плода дополнительно в режимах 3D/4D (объемного изображения) с записью на диск и/или флеш-карту (USB-накопитель).
![]() Выносной высокоплотный LED-монитор ультразвукового аппарата позволяет врачу комментировать «живое» изображение, а Пациентке — видеть ЭМОЦИИ и движения ПЛОДА и активно участвовать в обсуждении увиденного. Об эмоциях плода на УЗИ подробно...
Выносной высокоплотный LED-монитор ультразвукового аппарата позволяет врачу комментировать «живое» изображение, а Пациентке — видеть ЭМОЦИИ и движения ПЛОДА и активно участвовать в обсуждении увиденного. Об эмоциях плода на УЗИ подробно...

|
|
|
|
|
![]() Мы стремимся увековечить для Вас, Ваших родственников и потомков восхищение и радость от увиденного ЧУДА!
Мы стремимся увековечить для Вас, Ваших родственников и потомков восхищение и радость от увиденного ЧУДА!
Возможности ультрасовременных диагностических аппаратов Курортной клиники женского здоровья представлены в статье Фотогалерея УЗИ беременности
|
3D-фото эмбриона 10-11 недель |
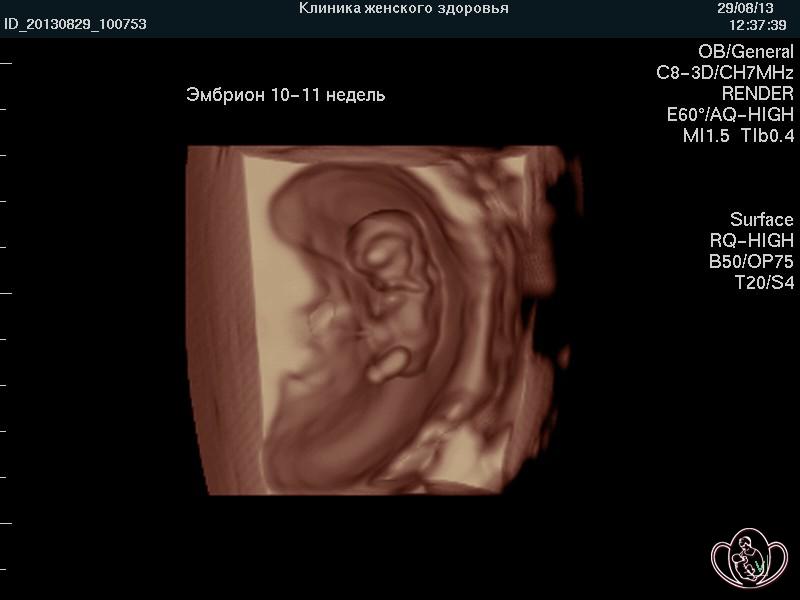
|
|
3D-фото головы плода 22 недель |
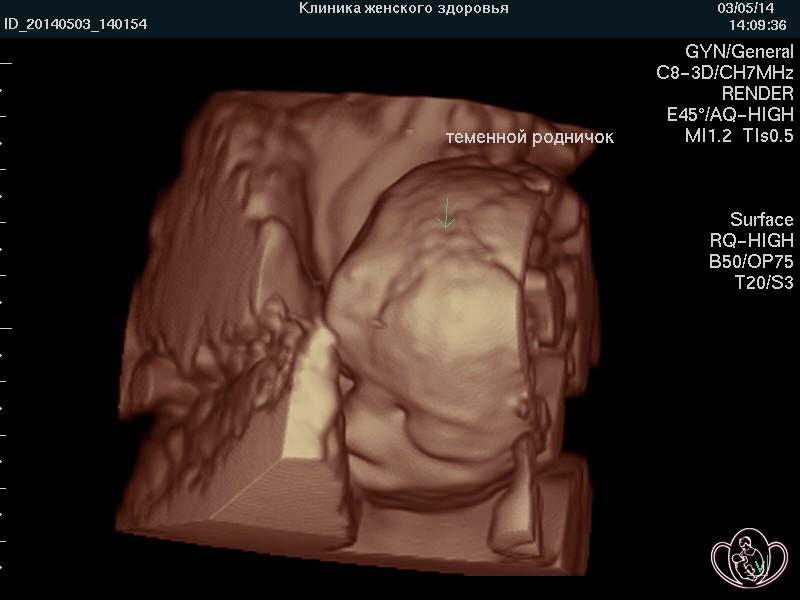
|
Смотреть все фото беременности
Обратите внимание на великолепное качество фотографий, выполненных на наших аппаратах экспертного класса.
Фото УЗИ при беременности, УЗИ плода, сделанные нашими специалистами, Вы можете встретить на многих российских и зарубежных сайтах.
![]() ХОРИОНИЧЕСКИЙ ГОНАДОТРОПИН ЧЕЛОВЕКА (ХГЧ) — является одним из важнейших специфических маркеров беременности и ее нарушений.
ХОРИОНИЧЕСКИЙ ГОНАДОТРОПИН ЧЕЛОВЕКА (ХГЧ) — является одним из важнейших специфических маркеров беременности и ее нарушений.
Синтез ХГЧ клетками трофобласта (оболочки плодного яйца) начинается на 6-8 день после оплодотворения яйцеклетки вне зависимости от локализации беременности. Уже в самом начале беременности (на 8-10 день от момента оплодотворения) уровень ХГЧ в сыворотке крови и моче беременной женщины заметно возрастает.
![]() Определение ХГЧ в моче широко используется для диагностики ранних сроков беременности. При внематочной беременности и угрожающем выкидыше уровень ХГЧ, как правило, существенно ниже, чем при маточной беременности в одни и те же сроки.
Определение ХГЧ в моче широко используется для диагностики ранних сроков беременности. При внематочной беременности и угрожающем выкидыше уровень ХГЧ, как правило, существенно ниже, чем при маточной беременности в одни и те же сроки.
Изменение концентрации ХГЧ наблюдается также при синдроме Дауна, синдроме Эдвардса и множественных пороках развития плода.
![]() АЛЬФА-ФЕТОПРОТЕИН (АФП) — онкофетальный (раковоэмбриональный) гликопротеин. АФП представляет из себя белковоподобное вещество, вырабатываемое любыми быстроделящимися тканями: раковых опухолей и плода.
АЛЬФА-ФЕТОПРОТЕИН (АФП) — онкофетальный (раковоэмбриональный) гликопротеин. АФП представляет из себя белковоподобное вещество, вырабатываемое любыми быстроделящимися тканями: раковых опухолей и плода.
Содержание АФП в крови здоровых людей не превышает 10 МЕ/мл и возрастает при беременности и некоторых злокачественных новообразованиях. АФП играет важную роль в закладке и развитии органов на ранних стадиях развития, обладает иммунорегулирующими свойствами.
Пониженный уровень АФП наблюдается при пузырном заносе, неразвивающейся беременности и синдроме Дауна.
Повышенная концентрация АФП в крови отмечается при наличии у плода дефекта развития нервной трубки (головного и спинного мозга) или брюшной стенки, врожденных заболеваний почек.
Резкое повышение содержания АФП в крови женщин с хроническими нарушениями функции плаценты может свидетельствовать об угрозе внутриутробной гибели плода.
Появление АФП в вагинальном (цервикальном) секрете указывает на нарушение целостности амниотической оболочки (плодной оболочки) и на вероятность выкидыша.
![]() ТРОФОБЛАСТИЧЕСКИЙ бета-1-ГЛИКОПРОТЕИН (ТБГ) — является специфическим маркером функции плаценты. Одним из наиболее важных физиологических эффектов ТБГ является иммуносупрессивное действие — способность подавлять реакции отторжения организмом женщины эмбриона и плода.
ТРОФОБЛАСТИЧЕСКИЙ бета-1-ГЛИКОПРОТЕИН (ТБГ) — является специфическим маркером функции плаценты. Одним из наиболее важных физиологических эффектов ТБГ является иммуносупрессивное действие — способность подавлять реакции отторжения организмом женщины эмбриона и плода.
ТБГ необходим для нормального развития беременности. Начиная с 15-20-го дня после оплодотворения яйцеклетки уровень ТБГ быстро нарастает — это позволяет использовать тест для ранней диагностики беременности и ее дальнейшего мониторинга.
Определение уровня ТБГ на протяжении всего периода беременности позволяет диагностировать угрозу выкидыша до появления клинических симптомов.
Повышенное содержание ТБГ в I – II триместрах беременности является маркером острого внутриматочного воспалительного процесса и зачастую сопровождается частичной отслойкой плодного яйца.
Низкий уровень ТБГ в течение всей беременности свидетельствует о хроническом внутриматочном воспалении и обусловлен дистрофическими изменениями в плаценте.
Отмечено, что при резком снижении уровня ТБГ (более чем в 6 раз) спонтанное (самопроизвольное) преждевременное прерывание беременности происходит в 100% случаев, а при его падении в 2-4 раза — в 33% случаев.
Пониженная концентрация ТБГ при сроке в 35-40 недель является прогностически важным признаком возникновения осложнений для матери и плода в родах. Изменение концентрации ТБГ наблюдается также при врожденных пороках развития плода.
![]() ПРОЛАКТИН — гормон гипофиза. Основная физиологическая функция пролактина — стимуляция роста молочной железы и поддержание процесса лактации (выработки молока). Поэтому концентрация пролактина в сыворотке крови беременных женщин повышается с увеличением срока беременности и наиболее высокий базальный уровень пролактина отмечается в период кормления грудью.
ПРОЛАКТИН — гормон гипофиза. Основная физиологическая функция пролактина — стимуляция роста молочной железы и поддержание процесса лактации (выработки молока). Поэтому концентрация пролактина в сыворотке крови беременных женщин повышается с увеличением срока беременности и наиболее высокий базальный уровень пролактина отмечается в период кормления грудью.
Уровень пролактина четко коррелирует (взаимосвязан) с состоянием гипоталамуса и гипофиза. Частота гиперпролактинемий (повышенного содержания пролактина в крови) при бесплодии составляет 20-40%.
Нормальные величины содержания пролактина в крови для женщин составляют: 2-28 нг/мл; для беременных женщин: 9-120 нг/мл (I триместр), 45-270 нг/мл (II триместр), 50-350 нг/мл (III триместр).
Существует суточный ритм секреции пролактина с повышением во время еды или сна. Повышение содержания пролактина может быть вызвано физической нагрузкой, стрессом, длительно существующим болевым раздражителем в области грудной клетки (травмы, ожоги, межреберная невралгия и т.д.), приемом психотропных препаратов (антидепрессантов, нейролептиков, транквилизаторов), алкалоидов раувольфии, допегита, клофелина, эстрогенсодержащих оральных контрацептивов.
![]() ЛАКТОФЕРРИН — железосвязывающий гликопротеид содержится во многих секретах человеческого организма: крови, моче, слюне, слезной жидкости, сперме, цервикальной слизи, спинномозговой жидкости и т.д.
ЛАКТОФЕРРИН — железосвязывающий гликопротеид содержится во многих секретах человеческого организма: крови, моче, слюне, слезной жидкости, сперме, цервикальной слизи, спинномозговой жидкости и т.д.
В сыворотке крови здоровых небеременных женщин концентрация лактоферрина составляет около 1000 нг/мл.
Лактоферрин является важным маркером острой фазы воспалительного процесса (препятствующей росту бактерий). В настоящее время достоверно известно о бактерицидной (убивающей бактерии) и бактериостатической (препятствующей процессу деления (размножения) бактерий) роли лактоферрина, о его участии в регуляции гуморальных и клеточных иммунологических реакций.
Отклонение концентрации лактоферрина в крови от нормальных значений отражает изменения в функционировании иммунной системы.
В сыворотке крови беременных женщин обнаружено увеличение концентрации лактоферрина, достигающее максимума к 2-3 суткам после родов (2000 нг/мл).
При неосложненном послеродовом течении концентрация лактоферрина снижается к седьмому дню после родов до нормального уровня. Однако у женщин с послеродовыми воспалительными и гнойносептическими осложнениями уровень лактоферрина уже на 4-5 сутки после родов (задолго до клинической манифестации) в 2 раза превышает нормальную концентрацию лактоферрина.
Определение лактоферрина в сыворотке крови беременных женщин с диагнозом гестоз позволяет с высокой точностью определить степень тяжести данного заболевания.
При легкой степени гестоза наблюдается незначительное повышение уровня лактоферрина, при средней степени гестоза происходит снижение концентрации лактоферрина на 20%, при тяжелой степени гестоза уровень лактоферрина снижается в 2,5 раза (по сравнению с уровнем лактоферрина при нормально протекающей беременности в III триместре).
При инфекционно-воспалительных заболеваниях придатков матки (аднексит, сальпингоофорит и т.д.) в период обострения уровень лактоферрина повышается в 2 раза.
Концентрация лактоферрина в амниотической жидкости женщин с нормально протекающей беременностью (0,86±0,81 мгк/мл) и хориоамниотическим синдромом (8,76±0,65 мгк/мл) также имеет значительные различия.
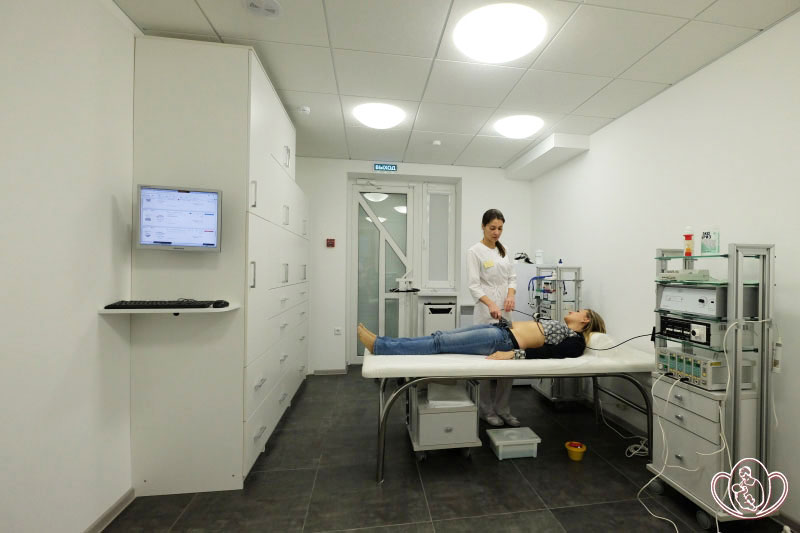
![]() Забор крови на исследования с целью выявления врожденных пороков развития и наследственных заболеваний у плода, фетоплацентарной недостаточности и активизации внутриматочной инфекции (скрининга при беременности, мониторинга беременности) осуществляется с 8 до 10 часов утра строго натощак!
Забор крови на исследования с целью выявления врожденных пороков развития и наследственных заболеваний у плода, фетоплацентарной недостаточности и активизации внутриматочной инфекции (скрининга при беременности, мониторинга беременности) осуществляется с 8 до 10 часов утра строго натощак!
![]() За сутки до предполагаемой даты проведения исследования крови необходимо исключить из рациона питания жирную, острую и жареную пищу.
За сутки до предполагаемой даты проведения исследования крови необходимо исключить из рациона питания жирную, острую и жареную пищу.

Известный и признанный на Северном Кавказе специалистом в области диагностики и лечения невынашивания беременности, замирания беременности, привычного невынашивания беременности, ведения беременных с тромбофилией, антифосфолипидным синдромом (АФС), системной красной волчанкой (СКВ), миомой матки, ведения беременности у юных и возрастных беременных (после 38 лет), ведения капризных беременных, ведения беременных с избыточной массой тела.
Хороший акушер-гинеколог, специалист по рациональному питанию при беременности, физиотерапевт-курортолог, опытный врач УЗД.
К ней обращаются желающие сохранить фигуру и успешно выносить беременность женщины.

Кандидат медицинских наук, гинеколог-эндокринолог с 30-летним стажем и успешным опытом ведения беременности у женщин с опущением матки, двурогой маткой, седловидной маткой и другими пороками развития половых органов, ведения беременных с ливедо, тромбофилией и антифосфолипидным синдромом (АФС), поликистозом яичников.
Ведение многоплодной беременности, требующей особого внимания и опыта со стороны врачей.
Ведение беременности после ЭКО, ИКСИ, после искусственной инсеминации.
Ведение беременных с плацентарной недостаточностью.
Ведение беременности на фоне ВМС.
![]() Мы вкладываем много сил и средств в устойчивое развитие.
Мы вкладываем много сил и средств в устойчивое развитие.
![]() Нам нравится помогать людям! И нам нравится, что у нас это получается.
Нам нравится помогать людям! И нам нравится, что у нас это получается.
Курортная клиника женского здоровья работает БЕЗ ВЫХОДНЫХ и праздничных дней:
понедельник - пятница с 8.00 до 20.00,
суббота - воскресенье с 8.00 до 17.00.
Скрининг при беременности, УЗИ 3D 4D и консультация акушера-гинеколога в Пятигорске по предварительной записи по многоканальному телефону 8 (800) 500-52-74 (звонок по России бесплатный), или +7 (928) 022-05-32 (для зарубежных звонков).
Задайте ВОПРОС ОНЛАЙН по адресу info@kurortklinika.ru
ЗАПИШИТЕСЬ по интернету здесь
![]() Акушерами-гинекологами Курортной клиники женского здоровья накоплен БОЛЬШОЙ ОПЫТ успешного и радостного ведения беременности. Мы ЛЮБИМ БЕРЕМЕННЫХ!
Акушерами-гинекологами Курортной клиники женского здоровья накоплен БОЛЬШОЙ ОПЫТ успешного и радостного ведения беременности. Мы ЛЮБИМ БЕРЕМЕННЫХ!
Другие статьи и видео по теме
- О Курортной клинике женского здоровья
- Ведение беременности
- Стоимость консультативного ведения беременности
- Определение пола плода по исследованию крови матери
- Обследование беременных на врожденные пороки развития плода
- Комплексная оценка маркеров беременности
- Критические периоды эмбрионального развития
- Возможные проблемы при беременности
- Правильное питание во время беременности
- Гигиена беременной женщины
- Сон во время беременности
- Факторы риска (предостережение для беременных)
- Определение допустимого набора веса при беременности
- Определение даты рождения вашего ребёнка
- Оценка активности движений плода
- Половая жизнь во время беременности
- Техника дыхания и расслабления во время родов
- Литература для подготовки к родам и воспитанию детей
- Преждевременные роды, угроза прерывания беременности
- Первые дни после родов
- Грудное вскармливание или искусственное вскармливание?
- Грудное вскармливание: проблемы и правила
- Пеленание младенца
- Собираемся в роддом! Вещи для мамы и малыша
- Измерение базальной температуры и ведение графика
- Зубы и беременность
- Наши мамы
- Школа естественного материнства
- Санаторий для беременных
- 5-6 недель беременности
- 7-8 недель беременности
- 12 недель беременности
- 15-16 недель беременности
- 20 недель беременности
- 24-25 недель беременности
- 28 недель беременности
- 30 недель беременности
- 32 недели беременности
- 34 недели беременности
- 36-38 недель беременности
- Фотогалерея УЗИ беременности
- Программа №7. Послеродовая реабилитация и вум-билдинг
- Программа №16. Как убрать живот
Коллектив
| Услуга | Стоимость |
|---|---|
| Диангостика 10 дней | 18 000 |
| Диангостика 14 дней | 25 000 |
| Лечение 10 дней | 25 000 |
| Лечение 14 дней | 25 000 |
| Полная программа (диагностика, лечение, проживание, трансфер) 10 дней | 25 000 |
| Полная программа (диагностика, лечение, проживание, трансфер) 14 дней | 25 000 |
Задать вопрос по электронной почте info@kurortklinika.ru
Купить курсовку по телефону +7 (928) 022-05-32























